تشنج (که گاهی تشنج صرعی هم نامیده می شود) مجموعه ای از علائم گذرا است که به دلیل فعالیت الکتریکی غیر طبیعی در مغز ایجاد می شود. علایم تشنج از کاهش هشیاری به همراه حرکات شدید و غیر قابل کنترل کل بدن (تشنج تونیک-کلونیک) یا حرکات غیر طبیعی قسمتی از بدن با درگیری متغیر هوشیاری (تشنج کانونی) تا صرفا یک خیره شدن لحظه ای (تشنج آبسانس) متفاوت است. بیشتر اوقات این حملات کمتر از دو دقیقه طول میکشد و پس از آن، مدتی زمان می برد که فرد به حالت عادی بازگردد.
تشنج ممکن است بدنبال یک محرک خاص یا در غیاب هر گونه محرکی بروز کند. تشنج های تحریک شده (provoked) به دلیل یک رویداد موقتی مانند قند خون پایین، سوء مصرف یا ترک الکل، مصرف برخی داروها و مواد، سدیم خون پایین، تب، عفونت مغزی یا ضربه مغزی رخ می دهد. تشنج های تحریک نشده (unprovoked) بدون علت شناخته شده یا قابل رفع رخ می دهد و در نتیجه، احتمال تکرار آن ها زیاد است. البته، تشنج های تحریک نشده ممکن است با استرس یا کم خوابی تشدید شوند. آنچه به نام صرع (epilepsy) شناخته می شود یک بیماری مغزی را توصیف می کند که در آن بیمار حداقل به یک تشنج تحریک نشده دچار شده و خطر تکرار آن در آینده زیاد است. برخی اختلالات هستند که شبیه تشنج های صرعی تظاهر می کنند و ممکن است با آن اشتباه شوند مانند غش (سنکوپ)، تشنج های غیر صرعی روان زا (پسیکوژن) و لرزش (ترمور).
حمله تشنجی که بیش از یک مدت کوتاه طول بکشد، اورژانس پزشکی محسوب می شود. در واقع، حمله ای که بیش از ۵ دقیقه طول بکشد باید به عنوان صرع استاتوس (status epilepticus) تلقی شود که می تواند بالقوه تهدید کننده حیات باشد. اولین حمله معمولاً نیازی به درمان طولانی مدت با داروهای ضد تشنج ندارد، مگر اینکه یک بیماری زمینه ای خاص یا اختلال در نوار مغزی (EEG) یا تصویربرداری مغز وجود داشته باشد. به طور معمول، پیگیری آزمایش های تشخیصی لازم پس از اولین حمله به صورت سرپایی امکانپذیر و بی خطر است. البته در بسیاری موارد، وقتی فرد با اولین حمله مراجعه می کند، پیش از آن موارد جزئی دیگری رخ داده است که احتمالا مورد توجه بیمار یا اطرافیان قرار نگرفته است.
تا ۱۰ درصد افراد حداقل یک بار در طول عمر خود تشنج می کنند، لذا این اختلال شیوع بالایی دارد اما شیوع صرع (یک بیماری که با بروز تشنج های مکرر مشخص می شود) بسیار کمتر است؛ صرع حدود یک درصد از جمعیت را در هر زمان معین تحت تاثیر قرار می دهد. تشنج های تحریک شده (provoked) در حدود 3.5 در هر ده هزار نفر در سال رخ می دهد در حالی که تشنج تحریک نشده (unprovoked) در حدود 4.2 در هر ده هزار نفر در سال بروز می کند. پس از یک بار، احتمال تجربه یک حمله دوم حدود ۵۰ درصد است. در بسیاری کشورها از بیماران خواسته می شود تا زمانی که برای یک دوره مشخص تشنج نکردهاند، از رانندگی پرهیز کنند.
تاریخچه تشنج
تشنج اولین بار در یک متن اکدی مربوط به سال دو هزار قبل از میلاد توصیف شده است. در این گزارش های اولیه آن را اغلب به تسخیر فرد توسط “ارواح خبیثه” نسبت می دادند. با این حال، درک بشر از بیماری صرع در زمان پیشرفت های پزشکی در یونان باستان شروع به تغییر کرد. اصطلاح “صرع” خود واژهای یونانی است که به معنای «گرفتن، تصاحب یا ابتلا» است. اگرچه یونانیان باستان از صرع به عنوان “بیماری مقدس” یاد می کردند اما این تصور از صرع به عنوان یک بیماری “ماورای طبیعی” توسط بقراط در اثر معروفش “درباره بیماری مقدس” به چالش کشیده شد؛ او پیشنهاد کرد که منشأ صرع بیشتر علل طبیعی است تا ماوراء الطبیعه.

ثبت اولین نوار مغزی در دهه ۱۹۲۰ میلادی به درک بهتر تغییرات کارکردی مغز در حین تشنج و تشخیص دقیق تر آن کمک های شایانی کرد. درمان جراحی صرع در یونان باستان، روم و مصر عمدتا برای خارج کردن ارواح خبیث از جمجمه بیمار انجام می شد اما قرن نوزدهم شاهد ظهور جراحی هدفمند برای درمان حملات صرع بود که در سال ۱۸۸۶ با برداشتن موضعی کانون صرع توسط سر ویکتور هورسلی، جراح مغز و اعصاب در لندن، آغاز شد. پیشرفت دیگر، توسعه روش مونترال توسط جراح مغز و اعصاب کانادایی وایلدر پنفیلد بود که شامل استفاده از تحریک الکتریکی در زمان جراحی بیماران هوشیار برای شناسایی دقیق و برداشتن کانون صرع در مغز بود. در فرانسه نیز در اواسط قرن ۲۰ تلاش های اولیه برای الکترودگذاری در داخل بافت مغز و ثبت نوار مغزی طولانی مدت در خارج اتاق عمل آغاز شده که منجر به ارتقای تکنیک های sEEG و بهبود نتایج جراحی در صرع مقاوم شد.
از دهه ۱۹۹۰ میلادی نیز ارایه داروهای نسل جدید ضد صرع که کم عارضه تر بودند به ارتقای درمان دارویی موثر در بیماران کمک کرد.
اپیدمیولوژی
تقریباً ۸ تا ۱۰ درصد افراد در طول زندگی خود تشنج را تجربه می کنند. در بزرگسالان، خطر عود آن در طی پنج سال پس از اولین حمله ۳۵ درصد است. این خطر در افرادی که حمله دوم را تجربه کرده اند به ۷۵ درصد می رسد. در کودکان، خطر عود آن طی پنج سال پس از یک تشنج تحریک نشده حدود ۵۰ درصد است. این خطر پس از دومین حمله تا حدود ۸۰ درصد افزایش می یابد. تخمین دقیق شیوع حملات تشنجی در کشورهای کم درآمد یا با درآمد متوسط دشوار بوده و شیوع واقعی آن نامشخص است اما احتمالاً از کشورهای با درآمد بالا بیشتر است. این شیوع بالاتر ممکن است به دلیل افزایش خطرات تصادفات رانندگی، آسیب های جنگ، صدمات هنگام تولد، مالاریا و سایر عفونت های انگلی در این کشورها باشد.
علایم و نشانه های تشنج
علائم و نشانه های تشنج بسته به نوع آن متفاوت است. شایع ترین فرم، نوع حرکتی (کانوالسیو (convulsive)) است (۶۰ درصد) که معمولاً تشنج تونیک-کلونیک نامیده می شود. البته دو سوم این موارد به صورت تشنج های کانونی شروع می شوند و سپس به فرم تونیک-کلونیک تبدیل می شوند. چهل درصد باقیمانده، تشنج های غیر حرکتی (non-convulsive) هستند که مثال آن تشنج آبسانس است. هنگامی که مانیتورینگ نوار مغزی شواهدی از تشنج در امواج مغزی نشان میدهد اما هیچ علامت بالینی در بیمار وجود ندارد، به آن تشنج تحت بالینی (subclinical) گفته میشود.
انواع تشنج
به طور کلی، تشنج ها بر حسب نحوه شروع علایم به دو دسته کانونی (focal) و عمومی (ژنرالیزه (generalized)) تقسیم بندی می شوند.
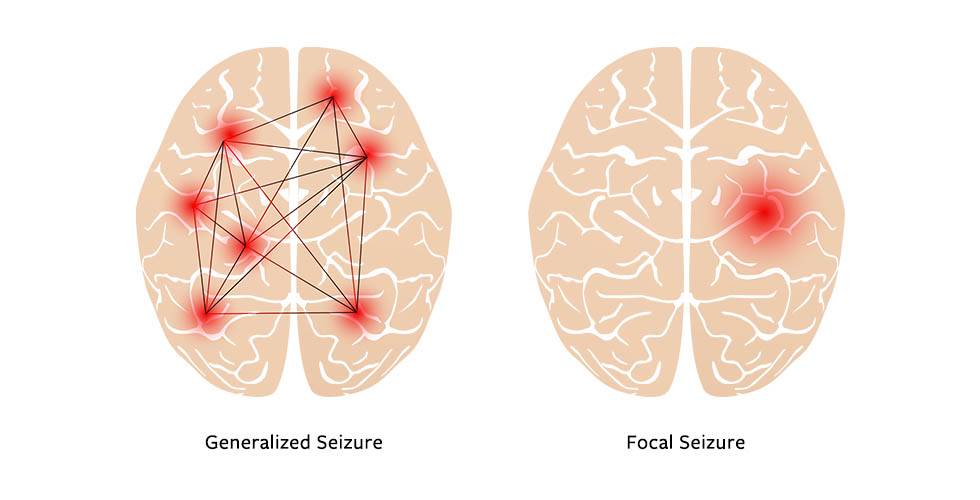
تشنج های کانونی از یک منطقه خاص از قشر مغز شروع می شوند و ممکن است در ادامه به سایر نواحی و حتی، کل مغز انتشار یابند و لذا، بر حسب کارکرد منطقه شروع، علایم در این نوع متفاوت خواهد بود. تشنج های کانونی نیز خود به دو دسته تشنج کانونی با حفظ آگاهی (با نام قبلی تشنج جزئی ساده) و تشنج کانونی با اختلال آگاهی (با نام قبلی تشنج جزئی پیچیده) تقسیم می شوند.
انواع ژنرالیزه از ابتدا از کل قشر مغز (هر دو نیمکره) آغاز می شوند و لذا، با از دست رفتن هشیاری و آگاهی فرد تظاهر می کنند. شش نوع مهم تشنج های ژنرالیزه عبارتند از: آبسانس، تونیک، آتونیک، کلونیک، میوکلونیک و تونیک-کلونیک.
تشنج کانونی (فوکال)
تشنج کانونی اغلب با علایم خاصی شروع می شود که به عنوان “اورا” (aura) شناخته می شود. اورا ممکن است شامل پدیده های حسی (از جمله بینایی، شنوایی و بویایی)، شناختی، اوتونوم یا حرکتی باشد.
در یک تشنج کانونی با اختلال آگاهی ممکن است فرد گیج و گنگ به نظر برسد و نتواند به سؤالات اطرافیان پاسخ دهد. در حین یک تشنج کانونی ممکن است انقباضات و پرش های عضلانی در یک گروه عضلانی خاص شروع شود و سپس به سایر اندام ها گسترش یابد که به “مارش جکسونی” معروف است. بعلاوه، فعالیتهای غیرارادی و نامعمولی ممکن است از بیمار سر بزند که به عنوان “اتوماتیسم” شناخته می شوند و شامل فعالیت های ساده ای مانند ملچ ملوچ کردن و بلع مکرر یا فعالیت های پیچیده تری مانند تلاش برای برداشتن اشیای اطراف می شوند.
تشنج عمومی (ژنرالیزه)
شش نوع مهم از تشنج های ژنرالیزه وجود دارد: تونیک-کلونیک، تونیک، کلونیک، میوکلونیک، آبسانس و آتونیک. در همه آن ها هوشیاری فرد از دست می رود و معمولاً بدون هشدار قبلی (اورا) رخ می دهند.
- تشنج های تونیک-کلونیک ابتدا با سقوط بیمار بر زمین، انقباض شدید اندام ها و قوس برداشتن کمر به مدت ۱۰ تا ۳۰ ثانیه تظاهر می کنند (فاز تونیک). ممکن است در شروع حمله، به دلیل انقباض ماهیچه های قفسه سینه صدای جیغ یا گریه شنیده شود. سپس اندام ها به طور هماهنگ شروع به لرزیدن می کنند (فاز کلونیک). پس از پایان لرزش، ممکن است ۱۰ تا ۳۰ دقیقه طول بکشد تا فرد به حالت عادی بازگردد (فاز پست ایکتال یا پس از حمله).
- تشنج تونیک باعث انقباضات شدید و مداوم عضلات کل بدن می شود. در صورت بروز اختلال در تنفس ممکن است فرد در حین حمله، سیانوتیک شود.
- تشنج های کلونیک شامل لرزش هماهنگ اندام ها است.
- تشنجهای میوکلونیک موجب انقباض ناگهانی و گذرای ماهیچهها و بروز پرش در اندام ها می شود.
- تشنجهای آبسانس (تشنج کوچک یا پتی مال) میتوانند کاملا خفیف باشند و تنها موجب خیره شدن فرد، چرخش جزئی سر یا پلک زدن مکرر شوند. در حین تشنج آبسانس، فرد اغلب به زمین نمی افتد و معمولا بلافاصله پس از پایان تشنج به حالت عادی بازمی گردد.
- تشنج آتونیک شامل از دست رفتن تون و شل شدن عضلات کل بدن به طور موقتی است. این تشنج ها معمولا با سقوط فرد بر زمین همراه هستند (حملات سقوط (drop attacks)).
مدت تشنج
تشنج می تواند از چند ثانیه تا بیش از پنج دقیقه طول بکشد که در این حالت به عنوان صرع استاتوس شناخته می شود که یک اورژانس پزشکی است. بیشتر تشنج های تونیک-کلونیک کمتر از دو یا سه دقیقه طول می کشد. مدت زمان تشنج آبسانس (صرع کوچک) معمولاً حدود ۱۰ ثانیه است.
فاز پس از حمله (پست ایکتال)
پس از بخش فعال تشنج، معمولاً قبل از بازگشت سطح طبیعی هوشیاری یک دوره کوتاه گیجی به نام دوره “پست ایکتال (post-ictal)” وجود دارد. این فاز معمولاً ۳ تا ۱۵ دقیقه طول میکشد اما بندرت ممکن است تا ساعتها ادامه یابد. سایر علائم رایج در فاز پس از حمله عبارتند از: احساس خستگی، سردرد، مشکل در صحبت کردن و رفتار های غیر طبیعی. روان پریشی (سایکوز) پس از تشنج نسبتاً شایع است و در ۶ تا ۱۰ درصد افراد رخ می دهد. اغلب مردم آنچه را که در این مدت اتفاق می افتد، به خاطر نمی آورند.
علت تشنج چیست؟
تشنج به دلایل مختلفی بروز می کند. از بین کسانی که تشنج دارند، حدود ۲۵ درصد مبتلا به صرع هستند یعنی یک استعداد ذاتی برای تکرار تشنج (در صورت عدم درمان) دارند. اما جدای از صرع، برخی شرایط یا اختلالات دیگر نیز موجب بروز آن می شوند که از میان آنها می توان به تشنج های تب دار، عفونت های مغزی، سکته مغزی یا مسمومیت ها اشاره کرد. این تشنجها به عنوان تشنجهای “حاد علامت دار” یا “تحریکشده” شناخته میشوند. البته در بسیاری از موارد، علت آن ها ناشناخته است.
در سنین مختلف، تشنج می تواند علت خاص خود را داشته باشد:
- تشنج در نوزادان بیشتر در اثر انسفالوپاتی ایسکمیک هیپوکسیک، عفونت های سیستم عصبی مرکزی، تروما، ناهنجاری های مادرزادی مغز و اختلالات متابولیک ایجاد می شود.
- در کودکان شایع ترین علت تشنج، “تشنج ناشی از تب” است که در ۲ تا ۵ درصد از کودکان بین شش ماه تا پنج سال اتفاق می افتد. سندرمهای خاص صرع (مانند صرع کوچک یا آبسانس) نیز معمولاً از دوران کودکی آغاز می شوند.
- در نوجوانی و جوانی عدم رعایت رژیم دارویی و محرومیت از خواب، محرکهای بالقوه بروز تشنج هستند.
- زنان در دوران بارداری، زایمان و دوره پس از زایمان می توانند در معرض خطر بروز تشنج باشند، به ویژه اگر به عوارض خاصی مانند پره اکلامپسی مبتلا شده باشند.
- در دوران بزرگسالی، علل احتمالی تشنج به مصرف الکل، سکته مغزی، تروما، عفونت مغز و تومورهای مغزی مرتبط است.
- در افراد مسن، بیماری های عروق مغزی (سکته) یک علت بسیار شایع است. علل دیگر شامل تومورهای مغز، ضربه به سر و بیماری های دژنراتیو مانند زوال عقل (از جمله آلزایمر) است.
در زیر، به برخی علل شایع تر پرداخته می شود.
علل متابولیک
اگر کم آبی (دهیدراسیون) به اندازه کافی شدید باشد، می تواند باعث تشنج شود. تعدادی از اختلالات متابولیک مانند قند پایین خون، سدیم پایین خون، سدیم خون بالا، کلسیم خون پایین، سطوح بالای اوره خون و هیپرگلیسمی غیرکتوتیک هیپراسمولار ممکن است باعث تشنج شوند. آنسفالوپاتی کبدی و بیماری پورفیری از علل دیگر متابولیک هستند.
علل ساختاری
- کاورنوم (cavernoma) یک ناهنجاری عروقی قابل درمان در مغز است که می تواند باعث تشنج، سردرد و خونریزی مغزی شود.
- ناهنجاری شریانی وریدی (AVM) یک کلافه عروقی نابهنجار در مغز است که بالقوه قابل درمان بوده و می تواند باعث تشنج، سردرد و خونریزی مغزی شود.
- ضایعات فضاگیر در مغز (مانند آبسه مغزی یا تومور). در افراد مبتلا به تومورهای مغزی، شیوع تشنج به محل تومور در قشر مغز بستگی دارد.
داروها
مصرف بیش از حد دارو و مواد (همچنین عدم مصرف یا ترک برخی داروها و مواد) می تواند منجر به تشنج شود. از بین این داروها و مواد می توان به داروهای ضد افسردگی، ضد روان پریشی، کوکائین، انسولین، و لیدوکائین اشاره کرد. قطع ناگهانی مصرف الکل و داروهای آرامبخش پس از استفاده طولانی مدت می تواند به وضعیتی به نام “دلیریوم ترمنز” (delirium tremens) منجر شود که تشنج بخشی از علایم آن است.
عفونت ها
- عفونت با کرم نواری گوشت خوک، که میتواند باعث نوروسیستیسرکوز (neurocysticercosis) شود، علت نیمی از موارد صرع در مناطقی از جهان (نظیر هند) است که این انگل در آنجا شایع است.
- عفونت های انگلی مانند مالاریا مغزی که در کشورهایی مانند نیجریه یکی از شایع ترین علل تشنج در میان کودکان زیر ۵ سال است.
- عفونت های مغزی مانند آنسفالیت یا مننژیت
استرس
استرس می تواند باعث تشنج در افراد مبتلا به صرع شود و یک عامل خطر برای ابتلا به صرع نیز محسوب می شود. شدت، مدت و زمانی از دوران رشد که استرس در آن رخ می دهد، همگی در شیوع و استعداد ابتلا به صرع نقش دارند. استرس یکی از شایع ترین محرک های است که بیماران مبتلا به صرع گزارش می کنند.
قرار گرفتن در معرض استرس منجر به ترشح هورمون هایی می شود که تأثیر آن را در مغز موجب می شوند. این هورمون ها بر روی سیناپس های عصبی تحریکی و مهاری اثر می گذارند و در نتیجه باعث تحریک پذیری بیش از حد نورون ها در مغز می شوند. هیپوکامپ ناحیه ای از مغز است که به استرس بسیار حساس است و می تواند به کانونی برای تشنج تبدیل شود و به نظر می رسد که مکانی باشد که در آن، واسطههای استرس با گیرندههای هدف خود تعامل برقرار می کنند.
سایر علل
تشنج ممکن است بدنبال فشار خون بالا (انسفالوپاتی هیپرتانسیو) یا در بارداری بدنبال اکلامپسی (اختلالات فشار خون حاملگی) رخ دهد. دمای بسیار بالای بدن (گرمازدگی) نیز ممکن است یکی از این عوامل باشد؛ معمولاً در این حالت، دمای بیشتر از ۴۲ درجه سانتیگراد (107.6 درجه فارنهایت) بدن لازم است.
- آسیب به سر ممکن است باعث صرع پس از ضربه شود.
- حدود 3.5 تا 5.5 درصد از افراد مبتلا به بیماری سلیاک نیز تشنج دارند.
- تشنج در افراد دارای شانت مغزی نیز رخ می دهد که ممکن است نشان دهنده اختلال عملکرد آن باشد.
- سکته مغزی به ویژه نوع هموراژیک می تواند گاهی با تشنج تظاهر کند. ترومبوز سینوس ورید مغزی، یک نوع نادر سکته مغزی، بیشتر از سایر انواع سکته مغزی با تشنج همراه است.
- بیماری مولتیپل اسکلروز (ام اس) ممکن است باعث تشنج شود.
- الکتروشوک درمانی (ECT) عمداً برای القای تشنج برای درمان افسردگی اساسی یا سایر اختلالات روانپزشکی انجام می شود.
- تشنج رفلکسی بدنبال یک محرک (بیرونی یا درونی) مانند نور یا صدا بروز می کند.
مکانیسم بروز تشنج
در حالت طبیعی، فعالیت الکتریکی مغز غیرهمگام (non-synchronous) است. در حین تشنج، به دلیل مشکلاتی در مغز، گروهی از نورون ها شروع به فعالیت الکتریکی غیر طبیعی، بیش از حد و هماهنگ (synchronous) می کنند. این امر منجر به موجی از دپلاریزاسیون یا تخلیه الکتریکی در مغز می شود. به طور معمول، پس از تخلیه الکتریکی یک نورون تحریکی، برای مدتی این نورون قادر به فعالیت الکتریکی نیست و در مقابل تحریک مقاومت می کند. این دوره “تحریک ناپذیری” تا حدی به دلیل اثر نورون های مهاری، تغییرات الکتریکی در نورون تحریکی و اثرات منفی آدنوزین است. در صرع مقاومت یا تحریک ناپذیری نورون ها در این دوره کاهش می یابد که ممکن است به دلیل تغییر در کانالهای یونی یا کارکرد نادرست نورونهای مهارکننده بروز کند.
بیش از ۴۰ ژن کانال های یونی و بیش از ۱۶۰۰ جهش ژنی در ایجاد تشنج و صرع دخیل هستند. این جهشها موجب می شوند که یک حالت استراحت دپلاریزه در نورونها ایجاد شود که منجر به تحریک پذیری بیش از حد آنها میشود.
در صرع، به اندازه تحریک پذیری بیش از حد نورون ها، کاهش فعالیت نورون های بازدارنده GABAergic اهمیت دارد، اثری که به عنوان عدم بازداری (disinhibition) شناخته می شود. این عدم مهار ممکن است در نتیجه از بین رفتن نورون های مهاری، اختلال در تنظیم جوانه زدن آکسون ها از نورون های بازدارنده در مناطق آسیب مغزی یا سیگنال دهی غیرطبیعی GABAergic در نورون مهاری باشد. علت هرچه باشد، تحریک پذیری بیش از حد نورونی منجر به شکل گیری یک ناحیه خاص در مغز می شود که به آن “کانون صرع” می گویند و حملات تشنجی از آنجا منشا می گیرد.
اختلال “سد خونی مغزی” نیز با بروز تشنج و شکل گیری فرایند صرع مرتبط دانسته شده است. این اختلال ممکن است منجر به نشت مایع از رگهای خونی به ناحیه بین سلولها و ایجاد تشنجهای صرعی شود.
برخی از انواع تشنج ممکن است ساختار مغز را تغییر دهند، در حالی که برخی دیگر احتمالا تأثیر کمی بر مغز می گذارند. گلیوز، از دست دادن نورون ها و آتروفی نواحی خاصی از مغز با صرع مرتبط هستند اما مشخص نیست که آیا صرع باعث این تغییرات می شود یا این تغییرات منجر به بروز صرع می شوند.
فعالیت تشنجی ممکن است از طریق میدانهای الکتریکی و شبکه های مغزی به سایر نواحی مغز منتشر شود. مکانیسمهای پیشنهادی که ممکن است باعث گسترش تشنج و درگیری نورونهای مجاور شود شامل افزایش یون پتاسیم و کلسیم در پایانههای پیشسیناپسی است. این مکانیسمها هیپرپلاریزاسیون را کاهش میدهند، نورونهای مجاور را دپولاریزه میکنند و همچنین باعث افزایش تولید و انتشار ناقل های عصبی میشوند.
تشخیص تشنج
تشنجها را میتوان به دو دسته “تحریک شده” (provoked) و “تحریک نشده” (unprovoked) تقسیم کرد. انواع تحریک شده اغلب به دنبال مواجهه با یک عامل محرک که معمولا درمان پذیر و قابل اجتناب است (مانند افت قند خون یا مصرف مواد) رخ می دهد و منجر به صرع نمی شود.
بسته به علت احتمالی بروز تشنج، بررسی هایی مانند آزمایش خون و آنالیز مایع مغزی نخاعی (پونکسیون لومبر) ممکن است برای تشخیص علت کمک کننده باشد. افت قند خون نیز ممکن است عامل دیگری شود و همیشه باید در همان ابتدا رد شود. انجام الکتروانسفالوگرام (نوار مغزی) و تصویربرداری مغز با سی تی اسکن یا ام آر آی در بررسی ها توصیه می شوند.
معاینه بالینی
بیشتر افراد به دنبال تشنج در وضعیت پست ایکتال (که خواب آلود یا گیج هستند) به اورژانس وارد و توسط پزشک معاینه می شوند. در این بیماران ممکن است نشانه هایی از آسیب در جاهای دیگر بدن مشاهده شود. بویژه، گازگرفتگی گوشه زبان در یک سوم افراد، دیده می شود. زمانی که این علامت در فردی که با اختلال هشیاری مراجعه کرده، وجود داشته باشد احتمال بروز تشنج را افزایش میدهد.
آزمون های تشخیصی
ثبت الکتروانسفالوگرافی (نوار مغزی یا EEG) در افرادی که احتمالاً تشنج داشته اند توصیه می شود و می تواند به تعیین نوع آن یا سندرم صرعی کمک کند. البته از نوار مغزی نمی توان برای رد تشخیص استفاده کرد زیرا ممکن است حتی در افراد مبتلا به صرع نیز یک نوار مغزی روتین نرمال باشد. لذا، در شرایط خاص ممکن است ثبت نوار مغزی در هنگام خواب یا محرومیت از خواب و گاهی مانیتورینگ طولانی مدت نوار مغز (LTM) کمک کننده باشد.
تصویربرداری تشخیصی با سی تی اسکن و MRI پس از اولین تشنج بدون تب برای تشخیص مشکلات ساختاری داخل مغز توصیه می شود. انجام MRI عموماً نسبت به سی تی اسکن دقیق تر است مگر در مواردی که بیمار مشکوک به خونریزی داخل جمجمه باشد. اگر فردی با تشخیص قبلی صرع، پیش از این تصویربرداری مغزی انجام داده باشد، معمولاً با تشنجهای بعدی نیازی به تکرار تصویربرداری نیست.
آزمایشات خون مانند اندازه گیری سطح الکترولیتها، گلوکز و کلسیم خون برای بررسی دقیق تر لازم است. در کودکان ممکن است آزمایشات اضافی (متابولیک و ژنتیک) مورد نیاز باشد. پونکسیون کمری ممکن است برای تشخیص عفونت سیستم عصبی مرکزی مفید باشد اگرچه به طور روتین نیاز نیست.
اندازه گیری سطح پرولاکتین خون در ۲۰ دقیقه اول ممکن است برای افتراق تشنج صرعی ژنرالیزه از تشنج های غیرصرعی روان زا (سایکوژن) مفید باشد. البته، سطح پرولاکتین سرم برای تشخیص حملات کانونی مفید نیست و در کل، به عنوان بخشی از آزمون های تشخیص صرع توصیه نمی شود.
تشخیص های افتراقی
شاید مهمترین مقلد تشنج، سنکوپ (غش) باشد که افتراق آنها گاهی بسیار دشوار است. سایر شرایط احتمالی که می توانند مشابه تشنج تظاهر کنند عبارتند از: کومای دسربره (decerbrate)، تشنج های سایکوژن، کزاز، دیستونی، فرم هایی از میگرن و مسمومیت با استریکنین.
مدیریت و درمان تشنج
اشیاء بالقوه تیز یا خطرناک باید از اطراف فردی که تشنج می کند برداشته شوند تا به فرد آسیب نرسد. پس از حمله، اگر فرد کاملا هوشیار و آگاه نباشد، باید در وضعیت ریکاوری (خوابیده به پهلو) قرار گیرد. در حالتی که حمله بیش از پنج دقیقه به طول بکشد و یا تکرار تشنج ها بدون آنکه فرد در بین آنها هشیار شود، یک اورژانس پزشکی است که به عنوان “صرع استاتوس” شناخته می شود. برخلاف تصور رایج، اطرافیان نباید (برای جلوگیری از قفل شدن دندانها) سعی کنند اشیا را به زور وارد دهان فرد در حال تشنج کنند، زیرا انجام این کار ممکن است باعث آسیب به دندان ها و لثه شود.
درمان فردی که در حال تشنج است، شامل انجام مراقبت های مرحله به مرحله است. اقدامات اولیه در هنگام تشنج شامل حصول اطمینان از محافظت از فرد در برابر آسیبهای احتمالی (مانند اشیاء تیز مجاور) و مدیریت راه هوایی، تنفس و گردش خون است. مدیریت راه هوایی باید شامل قرار دادن فرد به پهلو باشد که به عنوان وضعیت ریکاوری نیز شناخته می شود تا از بروز خفگی و آسپیراسیون در بیمار جلوگیری شود.
داروهای ضد تشنج
خط اول دارویی برای افرادی که تشنج شدید دارند، بنزودیازپین ها است که در اکثر دستورالعمل ها لورازپام وریدی توصیه می شود. دیازپام و میدازولام هم جایگزین های مناسبی هستند. اگر بعد از ۱۰ دقیقه تزریق دارو بی اثر بود، ممکن است تزریق، تکرار شود. اگر این داروهای خط اول، بعد از دو نوبت تزریق تشنج را متوقف نکنند، می توان از تزریق داروهای خط دوم و سوم مانند سدیم والپروات، لوتیراستام، باربیتورات ها یا پروپوفول استفاده کرد.
پس از کنترل حمله تشنجی، بر اساس شواهد موجود در شرح حال، معاینه و آزمون های تشخیصی در مورد شروع داروی ضد تشنج خوراکی برای پیشگیری از یروز حمله های بعدی تصمیم گیری می شود. معمولاً تجویز مداوم داروهای ضد صرع پس از اولین تشنج توصیه نمیشوند، مگر در مواردی که ضایعات ساختاری در مغز وجود داشته باشد یا بیمار مبتلا به یک سندرم صرعی باشد. اما معمولاً پس از وقوع تشنج دوم، شروع داروی ضد صرع و ادامه آن برای مدت طولانی توصیه می شود. به طور معمول، درمان با یک داروی ضد صرع شروع می شود و در صورت عدم پاسخ مناسب، داروی بعدی اضافه می شود. تقریباً در ۷۰ درصد بیماران استفاده مداوم از یک یا چند داروی ضد صرع موجب کنترل کامل تشنج ها می شود.
در حال حاضر، شواهد کافی برای تجویز پیشگیرانه داروهای ضد صرع در مدیریت آسیب های مغزی (بطور مثال پس از سکته مغزی) وجود ندارد.
سایر درمان ها
ممکن است از کلاه ایمنی برای محافظت از سر در افرادی که تشنج های مکرر دارند، استفاده شود. در حال حاضر شواهد کافی برای حمایت از استفاده از ماریجوانای طبی برای مدیریت تشنج وجود ندارد اگرچه یک حوزه پژوهشی فعال است.
در موارد صرع مقاوم به درمان، رژیم های غذایی کتوژن، ابزار تحریک الکتریکی مغز (مانند تحریک عصب واگ) و در نهایت، جراحی صرع مورد استفاده قرار می گیرد.
پیش آگهی
پس از اولین تشنج، خطر تکرار آن در دو سال آینده بین ۴۰ تا ۵۰ درصد است. مهم ترین پیشبینی کننده تکرار تشنج، وجود اختلال در نوار مغز یا تصویربرداری مغزی است. در بزرگسالان، در صورت عدم تکرار ۶ ماه پس از اولین حمله، خطر تشنج بعدی در یک سال آینده (بدون توجه به درمان) کمتر از ۲۰ درصد است.
تا ۷ درصد از مواردی که به بخش اورژانس مراجعه می کنند در وضعیت صرع استاتوس هستند. در افراد دچار صرع استاتوس، مرگ و میر بین ۱۰ تا ۴۰ درصد است. کسانی که تشنج تحریک شده دارند، در مقایسه با افراد مبتلا به صرع احتمال تکرار کم اما خطر مرگ بیشتر است.
رانندگی و تشنج
افراد مبتلا به صرع در معرض خطر بالاتر تصادفات جاده ای هستند لذا در اکثر کشورها، گذشت حداقل ۶ ماه از آخرین تشنج در کنار دریافت داروی مناسب برای جلوگیری از تکرار حملات را برای اعطای مجوز رانندگی به افراد دارای تشنج الزامی می دانند.