
بیماری نورون حرکتی یا موتور نورون (MND) گروهی از اختلالات نادر تحلیل برنده سیستم عصبی (نورودژنراتیو) هستند که به طور انتخابی بر نورونهای حرکتی -سلولهایی از سیستم عصبی که عضلات ارادی بدن را کنترل میکنند- تأثیر میگذارند. این بیماری ها شامل اسکلروز جانبی آمیوتروفیک (ALS)، فلج بولبار پیشرونده (PBP)، فلج پسودوبولبار، آتروفی عضلانی پیشرونده (PMA)، اسکلروز جانبی اولیه (PLS)، آتروفی عضلانی نخاعی (SMA) و آمیوتروفی مونوملیک (MMA) و همچنین برخی از واریانت های نادرتر ALS می باشد.
بیماریهای نورون حرکتی هم کودکان و هم بزرگسالان را درگیر می کند. اگرچه بیماری نورون حرکتی می تواند در بیماران علایم متفاوتی ایجاد کند، در همه آنها علائم حرکتی، عمدتاً ضعف عضلانی بروز می کند. به نظر می رسد اکثر این بیماری ها به طور تصادفی و بدون دلیل مشخص رخ می دهند، اما برخی از اشکال این بیماری ارثی هستند. مطالعات در مورد این اشکال ارثی منجر به کشف ژنهای مختلف (مانند SOD1) شده است که تصور میشود در درک چگونگی بروز این بیماری مهم هستند.
علائم بیماری های نورون حرکتی می تواند از بدو تولد بروز کند یا در اواخر زندگی به آرامی ظاهر شود. بیشتر این بیماری ها با گذشت زمان بدتر می شوند. اگرچه برخی، مانند ALS، طول عمر فرد را کوتاه می کنند، همه این بیماری ها اینطور نیستند. در حال حاضر، هیچ درمان تایید شده ای برای اکثر اختلالات نورون حرکتی وجود ندارد و مراقبت عمدتاً علامتی است.
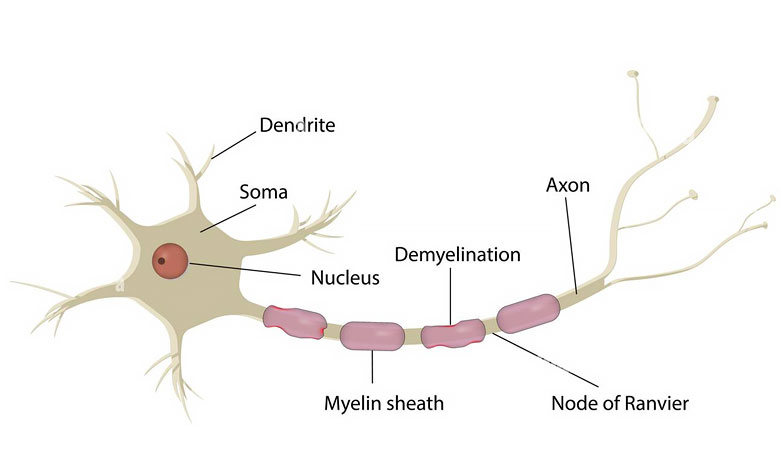
علایم و نشانه های بیماری نورون حرکتی
هر کدام از بیماری های نورون حرکتی علائم و نشانههای خاص خود را دارد اما علامت غالب در همه آنها معمولاً علائم مرتبط با حرکت است. ضعف حرکتی به آرامی بروز می کند و بتدریج در طول ماه ها بدتر می شود. الگوهای مختلفی از ضعف عضلانی دیده می شود و ممکن است گرفتگی و اسپاسم عضلانی نیز رخ دهد. در صورت درگیر شدن ماهیچه های تنفسی ممکن است فرد در هنگام فعالیت شدید مثلا بالا رفتن از پله ها نفس کم بیاورد و بتدریج حتی در حین استراحت هم مشکل تنفس بروز کرده و به نارسایی تنفسی تبدیل شود. علائم بولبار (ساقه مغز)، از جمله مشکل در صحبت کردن (دیزآرتری)، مشکل در بلع (دیسفاژی) و تولید بیش از حد بزاق دهان (سیالوره) نیز ممکن است رخ دهد. حواس بیمار (مانند حس درد و لمس) معمولاً تحت تأثیر قرار نمی گیرد. اختلالات عاطفی (مانند خلق شبه بولبار) و تغییرات شناختی و رفتاری (مثلاً مشکلات در روانی گفتار، تصمیم گیری و حافظه) نیز دیده می شود. در این بیماران ممکن است یافته های نورون حرکتی تحتانی (مانند تحلیل عضلانی، انقباض های ریز و غیرارادی عضلانی)، یافته های نورون حرکتی فوقانی (مانند رفلکس های وتری تشدید شده، علامت بابینسکی، افزایش تون عضلانی) یا هر دو (بویژه در ALS) وجود داشته باشد.
نتایج یک مطالعه اخیر نشان داد که تقریباً نیمی از افراد مبتلا به ALS علایم درگیری قشر مغز از جمله مشکلات حافظه و زبان را تجربه میکنند. همچنین حدود ۱۲ تا ۱۵ درصد این افراد دچار علایم زوال عقل می شوند. برخی افراد نیز بی خوابی، اضطراب و افسردگی را تجربه می کنند.
در نهایت، فرد مبتلا به ALS پیشرفته برای حرکت، غذا خوردن و تنفس نیاز به کمک پیدا می کند. این بیماری می تواند زندگی را تهدید کند و مشکلات تنفسی شایع ترین علت مرگ بیماران ALS است.
بیماری های نورون حرکتی هم در کودکان و هم در بزرگسالان دیده می شود. مواردی که کودکان را درگیر می کنند، ارثی یا خانوادگی هستند و علائم آنها یا در بدو تولد یا قبل از شروع کودک به راه رفتن ظاهر می شوند. فرم هایی از بیماری که بزرگسالان را تحت تأثیر قرار می دهند، معمولا پس از 40 سالگی ظاهر می شوند. سیر بالینی به نوع خاص ان بستگی دارد اما در بیشتر انواع بیماری های نورون حرکتی، طی چند ماه علایم پیشرفت می کنند و بدتر می شوند. برخی از فرم های بیماری مانند ALS، طول عمر را کاهش می دهند، در حالی که برخی دیگر (مانند PLS) اینگونه نیستند.
الگوی ضعف حرکتی در بیماران
الگوهای مختلف ضعف عضلانی در انواع بیماری های نورون حرکتی رخ می دهد. ضعف میتواند متقارن یا نامتقارن باشد و میتواند در قسمتهای خاص بدن (دیستال، پروگزیمال یا هر دو) بارزتر باشد. سه الگوی ضعف اصلی در بیماریهای نورون حرکتی دیده میشود که عبارتند از:
- ضعف نامتقارن دیستال بدون از دست دادن حس (مانند ALS، PLS، PMA، MMA)
- ضعف متقارن بدون از دست دادن حس (مانند PMA، PLS)
- ضعف کانونی و متقارن پروگزیمال در عضلات خط وسط (درگیری گردن، تنه، عضلات بولبار؛ مانند ALS، PBP، PLS)
نشانه های درگیری نورون حرکتی فوقانی و تحتانی
در بیماریهای نورون حرکتی طیفی از درگیری نورون های حرکتی فوقانی و تحتانی بروز می کند. برخی بیماران فقط یافته های نورون حرکتی تحتانی یا فوقانی دارند، در حالی که برخی دیگر ترکیبی از هر دو را دارند. یافتههای نورون حرکتی تحتانی (LMN) شامل آتروفی عضلانی و فاسیکولاسیونها (انقباضات ریز غیرارادی) و یافتههای نورون حرکتی فوقانی (UMN) شامل رفلکس های وتری تشدید شده (هیپررفلکسی)، افزایش تون عضلانی (اسپاستیسیته)، اسپاسم عضلانی و رفلکسهای پاتولوژیک است.
- بیماریهای نورون حرکتی فوقانی خالص شامل PLS است.
- بیماریهای نورون حرکتی تحتانی خالص شامل PMA است.
- بیماری های نورون حرکتی با هر دو یافته فوقانی و تحتانی شامل ALS است.
انواع بیماری نورون حرکتی
اسکلروز جانبی آمیوتروفیک (ALS)
این بیماری شایع ترین نوع بیماری نورون حرکتی است. هر دو نوع نورون حرکتی فوقانی و تحتانی را در مغز و نخاع تحت تأثیر قرار می دهد که موجب بروز ضعف در عضلات دستها، پاها، حلق، حنجره و سیستم تنفسی می شود. به طور متوسط، افراد مبتلا به ALS بمدت ۳ تا ۵ سال پس از تشخیص زنده می مانند، اگرچه با مراقبت های حمایتی مناسب، برخی افراد ۱۰ سال یا بیشتر زنده مانده اند.
اسکلروز جانبی اولیه (PLS)
این بیماری فقط بر نورون های حرکتی فوقانی تأثیر می گذارد، یک شکل نادر از بیماری نورون حرکتی است که کندتر از ALS پیشرفت می کند. معمولا کشنده نیست، اما می تواند کیفیت زندگی را تحت تاثیر قرار دهد. اسکلروز جانبی اولیه نوجوانان (juvenile PLS) در کودکان رخ می دهد.
فلج بولبار پیشرونده (PBP)
عمدتا ساقه مغز را درگیر می کند. افراد مبتلا به ALS اغلب PBP نیز دارند. باعث مشکل در صحبت کردن، غذا خوردن و بلعیدن و بروز آسپیراسیون مکرر می شود. طول عمر متوسط این بیماران بین ۶ ماه تا ۳ سال ذکر شده است.
آتروفی عضلانی پیشرونده (PMA)
این نوع MND نادر است. نورون های حرکتی تحتانی نخاع را تحت تأثیر قرار می دهد و باعث تحلیل رفتن آهسته اما پیشرونده عضلانی، به ویژه در بازوها، پاها و دهان می شود. پیش آگهی این بیماری کمی بهتر از ALS است و حدود یک سوم بیماران ۵ سال یا بیشتر عمر می کنند.
آتروفی عضلانی نخاعی (SMA)
این فرم ارثی بیماری معمولا در کودکان ایجاد می شود. چهار نوع دارد که همگی ناشی از یک اختلال در ژنی به نام SMA1 است. این بیماری موجب ضعف عضلات تنه، پاها و بازوها می شود و در موارد شدید بر بلع و تنفس اثر گذاشته و طول عمر کودک را کوتاه می کند. چشم انداز بلند مدت به نوع آن بستگی دارد.
علت بروز بیماری نورون حرکتی یا موتور نورون
نورون های حرکتی با ارسال سیگنال هایی از مغز به ماهیچه ها دستور حرکت را صادر می کنند. آنها در حرکات ارادی و خودکار مانند بلع و تنفس نقش دارند.
متخصصان معتقدند که حدود ده درصد از بیماری های نورون حرکتی ارثی هستند. نود درصد دیگر به طور تصادفی و با علل ناشناخته بروز می کنند.
اگرچه دلایل دقیق بروز آنها مشخص نیست، اما موسسه ملی بیماریهای عصبی و سکته مغزی گزارش میدهد که عوامل ژنتیکی، سمی، ویروسی و سایر عوامل محیطی ممکن است در بروز بیماری های نورون حرکتی نقش داشته باشند.
مطالعات جدید نشان داده اند که حدود ۹۵ درصد بیماران ALS دچار اختلالاتی در TDP-43 هستند، یک مسیر آنزیمی مهم که در ترمیم ژن های آسیب دیده نقش دارد.
انواع بیماری نورون حرکتی چگونه تشخیص داده می شود؟
تشخیص افتراقی می تواند به دلیل بروز علایم حرکتی مشابه در طیف وسیعی از بیماری های مغز، نخاع و اعصاب محیطی، چالش برانگیز باشد. اغلب، تشخیص بر اساس یافتههای بالینی (مانند علائم و نشانههای درگیری نورون حرکتی فوقانی و تحتانی، الگوهای ضعف)، وجود سابقه خانوادگی و انجام آزمایشهایی است که عمدتا برای رد کردن سایر بیماری ها استفاده میشود.
اگر پزشک مشکوک شود که فردی به بیماری نورون حرکتی مبتلا شده است، او را به متخصص مغز و اعصاب ارجاع می دهد. نورولوژیست بررسی بیمار را با اخذ شرح حال دقیق و یک معاینه عصبی کامل آغاز می کند. سپس ممکن است آزمایش های زیر را درخواست کند:
آزمایشهای خون و ادرار
این آزمایشها میتواند به رد سایر بیماریها و تشخیص افزایش آنزیم کراتینین فسفوکیناز (CPK)، مادهای که ماهیچهها هنگام آسیب تولید میکنند، کمک کند.
تصویربرداری MRI مغز و نخاع
این تصویربرداری نمی تواند بیماری نورون حرکتی را تشخیص دهد بلکه به رد سایر بیماریهای مشابه مانند سکته مغزی، تومور یا سایر ضایعات غیرعادی در مغز و نخاع کمک می کند.
الکترومیوگرافی (EMG) و مطالعه هدایت عصبی (NCS)
این تست سرعت حرکت جریان الکتریکی در عصب ها و نوع فعالیت الکتریکی عضلات را اندازه گیری می کند.
آنالیز مایع مغزی-نخاعی
پزشک نمونه ای از مایع مغزی نخاعی را با پونکسیون کمر می گیرد. تجزیه و تحلیل این مایع می تواند به رد سایر بیماری ها از جمله اختلالات التهابی و عفونی مغز و نخاع کمک کند.
بیوپسی عضلانی
این تست می تواند به تشخیص یا رد یک بیماری عضلانی کمک کند.
پزشک ممکن است حتی پس از انجام آزمایشات، فرد را قبل از تأیید قطعی ابتلا به بیماری تحت نظر و پیگیری قرار می دهد.
درمان بیماری نورون حرکتی
هیچ درمان قطعی برای بیماری های نورون حرکتی وجود ندارد اما برخی درمان های علامتی ممکن است پیشرفت بیماری را کاهش دهد و استقلال و راحتی فرد را ارتقا دهد. داروها، وسایل حمایتی و فیزیوتراپی می توانند کمک کنند.
انتخاب درمان به عوامل مختلفی بستگی دارد مانند:
- نوع بیماری
- نوع و شدت علائم
- نیازها و خواسته های شخصی بیمار
- در دسترس بودن و مقرون به صرفه بودن داروها
داروهای کند کننده سیر بیماری نورون حرکتی
به نظر می رسد که برخی داروها در کند کردن پیشرفت برخی از انواع بیماری های نورون حرکتی موثر باشند. به عنوان مثال می توان به آمپول edaravone (که در ایران به نام آمپول آلساوا تولید می شود) و قرص Riluzole برای ALS و nusinersen (Spinraza) و onasemnogene (Zolgensma) برای درمان SMA (که در ایران موجود نیستند) اشاره کرد.
درمان گرفتگی و سفتی عضلانی
داروهایی مانند سم بوتولینوم (بوتاکس) می توانند برای رفع این علایم کمک کنند. تزریق بوتاکس می تواند سیگنال های مغز به ماهیچه های سفت شده را برای حدود ۳ ماه مسدود کند.
داروهای شل کننده عضلات مانند باکلوفن، ممکن است به کاهش سفتی عضلات، اسپاسم و خمیازه کمک کند. گاهی از طریق یک پمپ کوچک که با جراحی در بدن کاشته می شود می توان دوزهای منظم باکلوفن را به فضای اطراف نخاع رساند تا از آنجا دارو به سیستم عصبی برسد.
در برخی از افراد ممکن است فیزیوتراپی به کاهش گرفتگی و سفتی عضلانی کمک کند.
کنترل درد
یک داروی ضدالتهابی غیراستروئیدی مانند ایبوپروفن، می تواند به تسکین درد خفیف تا متوسط ناشی از گرفتگی و اسپاسم عضلانی کمک کند.
در مراحل پیشرفتهتر بیماری، پزشک ممکن است داروهای مسکن قوی تری را برای دردهای شدید مفصلی و عضلانی تجویز کند.
سایر گزینه های درمانی
داروهای آنتی کولینرژیک مانند اسکوپولامین ممکن است به کنترل آبریزش دهان کمک کند و فرم پچ پوستی آن در برخی کشورها در دسترس است. داروهای ضد افسردگی ممکن است به کنترل خنده یا گریه غیرقابل کنترل (خلق پسودوبولبار) کمک کنند. گزینه درمانی دیگر برای این اختلال دکسترومتورفان-کینیدین (Neudexta) است.
وسایل کمکی و درمانهای حمایتی
با گذشت زمان، بیمار ممکن است به دستگاه های خاصی نیاز داشته باشد که به موارد زیر کمک کند:
- حرکت کردن
- صحبت کردن و برقراری ارتباط
- تغذیه و بلع
- نفس کشیدن
برخی از دستگاه ها به فرد کمک می کنند برای مدت طولانی تری مستقل بماند، در حالی که برخی دیگر می توانند طول عمر را افزایش دهند. به عنوان مثال، ونتیلاتورها و لوله های تغذیه می توانند از تنفس و تغذیه پشتیبانی کنند.
گفتار درمانی نیز می تواند به برقراری ارتباط و بلع کمک کند. فیزیوتراپی و کاردرمانی می تواند به فرد کمک کند تا تحرک و عملکرد خود را حفظ کند و راه های جدیدی برای انجام وظایف خاص پیدا کند.
پیش آگهی
چشم انداز افراد مبتلا به بیماری نورون حرکتی بسته به نوع بیماری بسیار متفاوت است.
به عنوان مثال، برخی افراد مبتلا به PLS می توانند انتظار داشته باشند که طول عمر طبیعی داشته باشند اما بیماران ALS معمولا طول عمر کوتاهی دارند.
داروهای نوظهور ممکن است به کند کردن پیشرفت بیماری های نورون حرکتی کمک کنند. محققان همچنین در حال بررسی کاربرد سلولهای بنیادی برای ترمیم آسیبهای نورو






سلام و خداقوت
در مورد mills variant of mnd صحبتی نشد یا من نفهمیدم
Electro diagnostic Diagnosis:
Chronic active bulbar, cervical, thoracic and lumbosacral polradiculopathy (motor neuronopathy).
According to P/E and history and EDX study, Mills variant of MIND must be noted.
سلام
چند ماهی هست که تو گرفتن اجسام یکم ضعف دارم مثلا یک لیوان دستم هست و یک هو از دستم رها میشه و این موضوع هر روز بیشتر میشه
یک ماه پیش هم یکی از انگشتام حرکت نمیکرد و بعد با دسته دیگم حرکتش دادم و بعد چند دقیقه خوب شد
یک هفته پیش هم چندین بار مچ دستم رو نمیتونستم اصلا حرکت بدم و انگشتام جمع شده بودن و اصلا حسشون نمیکردم با اون دستم حرکتش دادم و بعد چند دقیق بهتر شد
این میتونه ربطی به این بیماری داشته باشه ؟